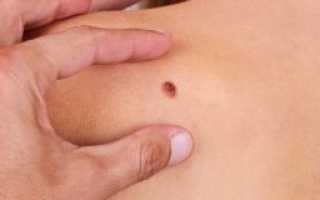
Рак – это патология, которая может поражать любые органы и ткани. Кожные покровы также на стали исключением. Появление небольших родинок и пигментированных пятен, зачастую может представлять раковое образование – меланому.
С годами, количество человек заболевших данным видом раком, постоянно прогрессирует, и на сегодняшний день данной патологией заболевают 40 человек из 100 тысяч онкобольных.
Определение
Меланома представляет собой раковое образование на поверхности кожи и относится к одним из агрессивных форм. При отсутствии лечения она быстро метастазирует, вовлекая в патологический процесс прилегающие органы и ткани.
Чаще всего, заболевание диагностируется у людей возрастной категории 30–50 лет. В отличие от других видов раковых заболеваний, меланома легко диагностируема, даже на начальных этапах развития.
Лейомиома кожи. Причины. Симптомы. Диагностика. Лечение
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Лейомиома кожи (синоним: ангиолейомиома) – доброкачественная опухоль гладких мышц.
Различают три разновидности этой опухоли: лейомиома, развивающаяся из мышцы, поднимающей волос; дартоидная (генитальная), исходящая из гладких мышц оболочки мошонки, женских наружных половых органов или мышц, сжимающих сосок молочных желез; ангиолейомиома, развивающаяся из мышечных элементов мелких сосудов кожи.
Лейомиома, развивающаяся из мышцы, поднимающей волос, представляет собой мелкие, плотные, красноватые, красновато-коричневые или цвета нормальной кожи узелковые или бляшковидные элементы, располагающиеся группами или линейно, чаше на конечностях. Как правило, болезненные. Солитарная лейомиома имеет тот же вид, но элементы значительно крупнее.
Причины и патогенез лейомиомы кожи. Соответственно гистогенезу в настоящее время различают 3 типа лейомиом кожи, характеризующихся свойственными каждому из них клиническими и гистоморфологическими чертами.
- I тип – множественные лейомиомы, развивающиеся из гладких, поднимающих волос, или диагональных мышц.
- II тип – дартоидные (генитальные) солитарные лейомиомы, развивающиеся из tunica dartos мошонки и гладких мышц грудных сосков.
- III тип – соли гарные ангиолейомиомы, развивающиеся из мышечных стенок замыкающих артерий и гладкомышечных элементов стенок мелких сосудов.
Причины
Причины, которые провоцируют развитие меланомы кожи, отличаются характером и многообразием:
- низкое содержание меланина в организме;
- замечено предрасположенность людей с рыжим цветом волос и веснушками;
- генетическая предрасположенность;
- наличие большого количества пигментных образований (более 50 штук по всему телу);
- дерматиты кожи или ее предраковые патологии;
- возраст старше 50 лет;
- регулярные солнечные ожоги или обучение ультрафиолетом;
- пребывание перед канцерогенными источниками обучения: солярии, кварцевые лампы;
- систематические травмы в области родинок или пигментированных участков;
- выраженное ослабление иммунитета.
Этиология
Точные причины развития такого патологического процесса пока не установлены.
Однако клиницисты выделяют следующие предрасполагающие факторы:
- наследственная предрасположенность;
- перенесенные ранее онкологические заболевания;
- наличие системных заболеваний, хронических с частыми рецидивами;
- заболевания щитовидной железы и другие патологические процессы, которые приводят к сбою в гормональном фоне;
- офтальмологические заболевания, травмы глаза;
- снижение иммунитета из-за продолжительных инфекционных патологий или ;
- гастроэнтерологические болезни хронического характера с частыми рецидивами;
- перенесенные ранее операции на брюшной полости;
- малоподвижный образ жизни в сочетании с частыми ;
- бесконтрольный прием гормональных препаратов, антибиотиков, кортикостероидов;
- нарушения в работе головного мозга, а именно в участках, которые отвечают за выработку гормонов;
- хронические урологические заболевания, позднее начало половой жизни.
Ввиду того что конкретных этиологических факторов не установлено, к сожалению, нет и специфической профилактики.
Симптомы
Особенность меланомы кожных покровов в том, что на первых порах своего развития, она практически себя не выдает. На отдельном участке, в базальном слое кожи появляется небольшое образование, не более 0,5 см в диаметре.
В зависимости от формы образования рак может иметь различные симптомы. Отличить вновь появившееся злокачественное образование от обычной родинки или несуна, можно по следующим симптомам:
- чаще всего, образование имеет темную неоднородную окраску. Но в единичных случаях диагностируется беспигментное образование;
- поверхность опухоли отличается однородной плотной структурой и блестящей поверхностью;
- в области поражения отсутствует растительность;
- края меланомы часто зазубрены и не имеют четких границ.
В случае поражения раком родинки, наблюдаются следующие изменения:
- оттенок поверхности меняется на более темный;
- родинка начинает быстро увеличиваться в размерах и менять свои очертания;
- отмечается выпадение волос из невуса или родинки, а также в прилегающей области.
Кроме перечисленных признаков, и для первой, и для второй формы, характерны общие симптомы:
- со временем, поверхность становится «лаковой», приобретая неестественный блеск;
- отмечается склонность опухоли к распаду;
- в центре пораженного участка формируются язвы;
- небольшое механическое воздействие приводит к кровоточивости опухоли;
- патологическое образование начинает постоянно чесаться;
- при пальпации отмечается выраженная болезненность;
- разрастание образования происходит одновременно как в глубину, так и в ширину;
- опухоль приобретает полную асимметрию.
В этом видео врачи назвали 5 основных признаков меланомы, на которые обязательно нужно обратить внимание:
Миома
Из мышечных опухолей заслуживает внимание миома, образующаяся из миобластов (миобластомиома), впервые описаннная А. И. Абрикосовым в 1925 г. Опухоль состоит из круглых и овальных клеток со слегка зернистой, базофильной протоплазмой.
Эти клетки представляют собой незрелые мышечные элементы — миобласты. Иногда в таких незрелых миобластомиомах некоторые клетки принимают вытянутую форму ив них намечается фибриллярность; изредка в клетках можно наблюдать поперечную полосатость («созревающие миобластомиомы»).
Миобластомиомы нередко встречаются у грудных детей в языке, где они располагаются у края его непосредственно под эпителиальным покровом. Элементы опухоли, исходящие из мышечной ткани языка, примыкают вплотную к эпителиальному слою.
Эпителий при этом подвергается атипическому разрастанию, описаны случаи сочетания миобластомиомы с плоскоклеточным раком. Иногда миобластомиома полости рта имеет дольчатое строение. Другой, более редкий тип миобластомиомы встречается у новорожденных на десне в виде сидящей на ножке кругловатой опухоли размером с вишневую косточку или меньше.
Миомы из миобластов могут образовываться и в других местах челюстно-лицевой области, преимущественно под кожей лица. Большинство авторов считают, что миомы из миобластов имеют дизонтогенетическое происхождение и лишь небольшая часть их возникает на почве регенерации мышцы при ее повреждении.
Принимая во внимание опубликованные в литературе случаи перехода миом в злокачественные опухоли, необходимо миобластомиомы удалять как можно раньше и в пределах здоровых тканей.
Телеангиэктазии в виде пятен или полос неправильной формы и различной величины встречаются почти у 50% новорожденных. Образуются они за счет расширения сосудов кожи, локализуются чаще всего на лбу, а также в области бровей или верхней губы. Как правило, они исчезают бесследно в течение первых 1 — 1,5 лет жизни и, поскольку носят временный характер, не требуют никакого лечения.
«Стоматология детского возраста», А.А.Колесов
Саркома Юинга
Саркома Юинга обнаруживается исключительно в детском возрасте, наиболее часто в 13 лет. Заболевание может начинаться с приступа ноющих, тупых болей в пораженной области, ощущений жжения и жара, к которым вскоре присоединяются расшатывание зубов, припухлость мягких тканей, окружающих челюсть, и повышение температуры тела до 39—40°. Наряду с общей разбитостью и нарастающей слабостью у больных временами определяется…
Саркома Юинга (диагностика и лечение)
Характерным и диагностически важным признаком является нахождение метастазов в регионарных лимфатических узлах, чего не наблюдается при истинной остеогенной саркоме. Рентгенологическая картина саркомы Юинга в челюстных костях проявляется в виде деструктивных изменений. Саркома Юинга Прямая рентгенограмма в лобно-носовой проекции. Костная ткань левой половины нижней челюсти разрушена. Последние характерны не только для этой опухоли, но могут наблюдаться…
Ретикулярная саркома
Ретикулярная саркома является опухолью кости челюсти, часто наблюдается у детей младшего возраста, реже старшего. Клиническое течение ретикулярных сарком у детей старшего возраста медленное и на первых стадиях ее развития довольно доброкачественное. Опухоль длительное время остается одиночной и не выходит за пределы разрушаемой кости. Временами, как и при саркоме Юинга, могут наблюдаться сопутствующие местные воспалительные явления…
Эозинофильная гранулема
Эозинофильная гранулема (болезнь Таратынова) челюстных костей — сравнительно редкое и малоизученное заболевание, при котором на первый план выступает поражение пародонта. Впервые эозинофильная гранулема описана русским врачом Н. И. Таратыновым в 1913 г. В 1941 г. Lichtenstein и Jaffe описали солитарное поражение кости с наличием большого количества эозинофильных лейкоцитов в патологическом очаге и назвали заболевание «эозинофильной…
Эозинофильная гранулема (диагноз и лечение)
Костные изменения, определяемые рентгенологически, сводятся в основном к образованию дефектов неправильной округлой или овальной формы, как бы выбитых шлямбуром, которые очень часто видны по краю альвеолярного отростка. При наличии зубов во рту отмечается рассасывание межзубных перегородок с образованием костных карманов. Одним из постоянных признаков у детей является «секвестрация» зачатков молочных и постоянных зубов. Гистологически эозинофильная…
Диагностика
Диагностика начальной стадии развития патологии проводится по стандартному плану, с включением следующих исследовательских методик:
- визуальный осмотр и сбор клинических данных. Применяется при первичном обращении и позволяет сформировать общую картину о заболевании;
- дерматоскопия – проводится с помощью специального прибора, оснащенного увеличительной оптикой. Аппарат дает возможность через увеличение, детально рассмотреть ороговевший слой эпидермиса.
В некоторых клиниках используют цифровой вариант данного устройства. Кроме внешнего вида поверхности кожи он позволяет создать трехмерную модель злокачественного новообразования;
- эксцизионная – берется непосредственно из пораженного участка на выявление раковых клеток;
- инцизионная биопсия. Предназначена для гистологического исследования, для которого производят забор не только пораженных, но и здоровых тканей;
- КТ или МРТ позволяет определить размеры опухоли степень поражения прилегающих тканей, за счет послойного изображения образования;
- конфокальная микроскопия. Применяется для определения стадии заболевания, с помощью специального микроскопа.
Клиническая картина
Основной симптом лейомиомы кожи – это появление сферического плотного узелка. Величина узелка может варьироваться от размера просяного зернышка до грецкого ореха. Цвет новообразования при лейомиоме – красноватый, коричневый или синюшный.
Характерная особенность лейомиомы – новообразования резко болезненны при оказываемом на них воздействии (расчесывании, трение одеждой, сдавливания и пр.). Боль возникает из-за сдавливания опухолью нервных окончаний.
Интенсивная боль при лейомиоме может сопровождаться такими общими реакциями, как снижение кровяного давления, сужение зрачков, бледность кожи.
Клинические проявления заболевания первого типа
Лейомиомы кожи первого типа, как правило, множественные. Опухоли располагаются на шее, лице, коже туловища и конечностей. Опухоли часто образуются группами.
При гистологическом исследовании лейомиомы обнаруживается сложное переплетение гладкомышечных волокон. Пучки разделены прослойками из соединительной ткани. Ядра клеток гиперхромные, количество нервных волокон увеличено, а количество кровеносных сосудов, напротив, уменьшено.
Опухоль при лейомиоме первого типа четко ограничена от окружающих тканей дермы. В окружающих тканях может наблюдаться незначительных отек и признаки дистрофических изменений.
Клинические проявления заболевания второго типа
Генитальная лейомиома – это одиночный узел буро-красного цвета размером с крупную вишню. Опухоль, как правило, безболезненна. Гистологическая картина аналогична лейомиоме первого типа.
Клинические проявления заболевания третьего типа
Ангиолейомиома – это одиночная опухоль, несильно выдающаяся над поверхностью кожи. Кожа над опухолью может быть, как неизмененной, так и красно-синюшной. При пальпации новообразования ощущается болезненность.
На небольшом участке может образоваться несколько отдельных опухолевых элементов. Локализуется ангиолейомиома, чаще всего, на конечностях, вблизи суставов.
Ангиолейомиома имеет специфическую гистологическую картину. Новообразование состоит из сложного переплетения тонких и коротких пучков мышечных волокон, которые могут располагаться беспорядочно или в виде концентрических завихрений. В тканях опухоли наблюдается множество клеток, имеющих вытянутые ядра.
В тканях располагается множество сосудов, оболочка которых непосредственно переходит в опухоль. В связи с этим просвет сосудов имеет вид щели.
Лечение
Для лечения меланомы на ранних стадиях применяют определенные методы или их комбинацию.
В качестве основополагающего метода используют хирургическое лечение. Для закрепления результата и снижения вероятности рецидива назначают комплекс, включающий химиотерапию и лучевое облучение.
Хирургическое лечение
Удаление меланомы хирургическим путем, показано при небольших разрастаниях. Данная процедура может проводиться даже в амбулаторных условиях, так как не требует специальной аппаратуры и общего обезболивания.
Процедура проводится пошагово:
- Перед удалением, пациенту вводят анестетик местного действия инъекционным методом, в области поражения.
- Затем, с помощью скальпеля, производится аккуратное иссечение злокачественной ткани с захватом 1 или 2 см здоровой кожи, расположенной вокруг образования.
- Далее проводится дополнительная биопсия, после которой рана обрабатывается кровеостанавливающим и асептическим препаратом.
- В заключение, на оперируемый участок накладывается тугая асептическая повязка.
Консервативные методы лечения
Консервативные методики при раке кожи используются только в комплексе и чаще всего, выступают в роли методов, дополняющих хирургическое лечение.
В качестве консервативных методов используют следующие:
- Химиотерапия. Данный метод не применяется в качестве самостоятельного лечения из-за небольшой эффективности. Клинические наблюдения показали, что после химиотерапии улучшение наступило лишь у 2% пациентов. Химиотерапия представляет собой введение определенных препаратов, активных в отношении раковых клеток.
Препараты вводятся в общий кровоток или локализованный участок, за счет чего оказывают не только противовоспалительное, но и выраженное негативное действие. Для купирования меланомы чаще всего используют такие препараты, как кармустин или дакарбазин.
Также, допускается применение цисплатина, тамоксифена, циклофосфана и ломустина. Процедура данными препаратами, может проводиться как регионарным способом, так и системным.
- Лучевая терапия. Подразумевает воздействие на образование радиационных лучей. Дозировка, схема и количество облучений, определяется в зависимости от объема разрастания, возраста пациента и особенностей его организма.
Лечение может проводиться внешним и внутренним способом. При внутреннем, в пораженную кожу вводят небольшую иглу или катетер, через который подается радиация. При внешнем способе, на патологической области располагают радиоактивный луч от специального прибора, который подается импульсно.
- Радиологическое лечение. Чаще всего применяется только перед хирургическим вмешательством, в качестве терапии уменьшающей размеры опухоли. После операции назначают только в комплексе с остальными методами.
Данный метод представляет собой воздействие на опухоль точечным радиологическим облучением. Он позволяет гарантированно стабилизировать злокачественный процесс и является хорошей профилактикой рецидивов патологии.
Что это такое?
Миома представляет собой опухоль, которая образуется из мышечного слоя внутренних органов. Встречается данное новообразование в разных частях организма. Чаще всего встречается поражение матки и груди у женщин. Также нередко встречается лейомиома желудка. Реже патологический процесс охватывает кишечник, почки.
https://youtu.be/z3GetPgGX2c
Диагностируется заболевание у пациентов молодого возраста. Новообразование имеет доброкачественный характер, редко преобразовывается в онкологию. Перерождение в рак зависит от индивидуальных особенностей организма человека и от запущенности патологии.
Миома делится на несколько типов:
- Интерстициальная. Формируется в мышечной ткани внутреннего органа. Встречается чаще всего, может быть единичной или множественной, оказывает разрушающее влияние на стенки органа.
- Субсерозная. Образуется во внешнем слое. Субсерозная миома обладает высокой степенью подвижности из-за наличия ножки, что приводит к перекручиванию опухоли, отмиранию тканей.
- Субмукозная. Развивается в слизистой оболочке. Нередко субмукозная миома вырастает до крупных размеров, что приводит к неблагоприятным последствиям.
Нередко гинекологу задают вопрос, может ли миома рассосаться самостоятельно? Такие случаи в медицинской практике были. Чаще всего регрессируют опухоли женской половой сферы, когда у женщины наступает климакс.
Прогноз
При начальной стадии заболевания, опухоль носит лишь поверхностный характер, без проникновения в глубокие слои кожного покрова и метастазирования. Лечение в данном случае отличается простотой прогнозирования.
Как правило, при толщине образования не более 1 мм, лечение имеет положительные результаты в 100% случаев.
Наблюдение патологии в течение 5 лет показывают полную рецессию у 97% пациентов. В случае если опухоль имела размеры около 1,5 мм, то лечение показывает положительные результаты в 95% случаев. Рецессия наблюдается лишь 85% из них.
Симптомы миомы – как узнать о ее появлении?
Обычно никак. Пока миома не разрастётся и не начнёт вызывать инциденты в организме, она будет помалкивать и ничем себя не проявлять. Но есть несколько симптомов, которые могут указывать на наличие миомы:
- обильные менструации с большой кровопотерей;
- нарушения в менструальном цикле;
- боль в низу живота или поясничном отделе.
Некоторые женщины долгие годы живут с миомой и даже не подозревают о её существовании до тех пор, пока она сама не выдаст себя чем-нибудь опасным. Если опухоль сильно разрастётся, она сдавливает соседние органы, вызывая боль, проблемное мочеиспускание и запоры. Но и это не самое страшное.
Миома имеет ножку, соединяющую её с маткой. И при недостаточном погружении в стенку матки, ножка может перекрутиться. Тогда опухоль начнёт отмирать, воспаляясь и разрываясь. Начинается сильное кровотечение, сопровождаемое острой болью в животе и внезапным скачком температуры до критических цифр.
Ещё одна проблема, которую создаёт разросшаяся миома, – невозможность зачатия, либо проблемы с вынашиванием. Если и выносить ребёнка удалось, то роды будут для женщины проблемными.
Рекомендации
Реабилитационный период, после хирургического вмешательства занимает всего несколько дней. После проведения химио- или лучевой терапии, данный период может составлять месяц и более.
Чтобы сократить время реабилитации и снизить вероятность возникновения рецидива, рекомендуется придерживаться следующих правил:
- в период реабилитации, следует поддержать свой организм иммунотерапией. Но при этом стоит учитывать, что все препараты должен подбирать только врач-онколог. Чаще всего назначается интерферон-альфа, интерлейкин-2 и гранулоцитарно-макрофагальный компонент колониенстимулирующего характера;
- в дальнейшем, необходимо избегать длительного пребывания на солнце и воздействия прямых солнечных лучей;
- не следует посещать солярий и облучения ультрафиолетом, даже в профилактических целях;
- необходимо максимально ограждать родинки и подобные образования от натирания и постоянного травмирования;
- при малейших изменениях образований, нужно сразу же обращаться к доктору.